˫��ת����ȫ����ʧ������4���¹�������ȫ���⣡�ֲ�������Ч����

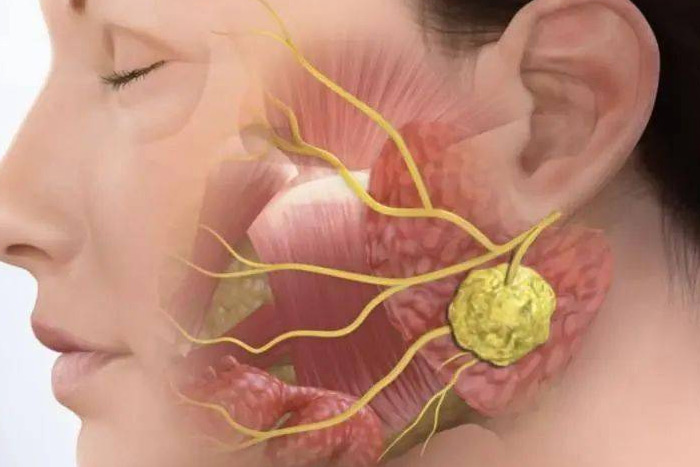
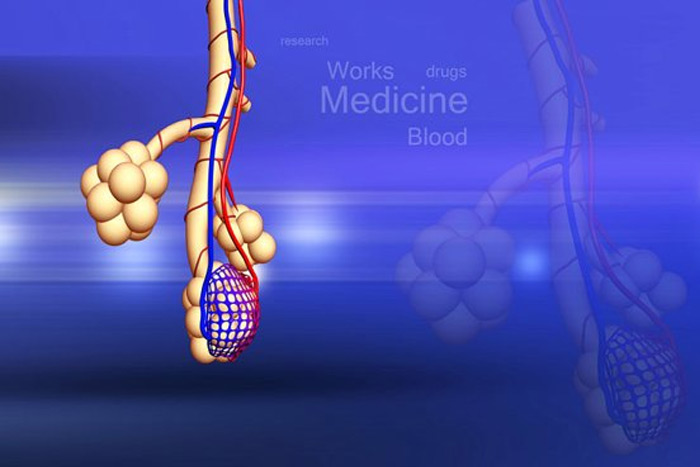
��������һ�ֶ��Թ�������������������Ͷ�ͯ����Ȼ���������ƹ���������Ҫ����֮һ�����������п��ܷ���ת�ƣ����зβ��������ת�Ʋ�λ֮һ�����Ʒ�����ѡ��Ӧ���ݻ��ߵľ�����������������Ĵ�С��������λ�á����ߵ�����״���������ۺϿ��ǡ���������ҽԺ�����������ſ������η���һ����صİ�����
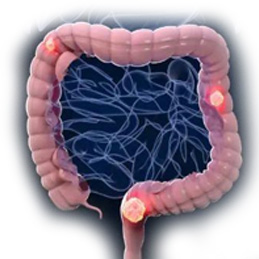
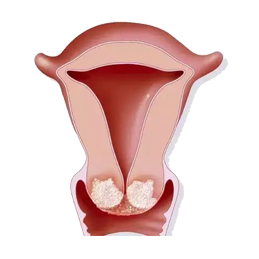
���ڹ�����˫��ת�ƻ��߾�������
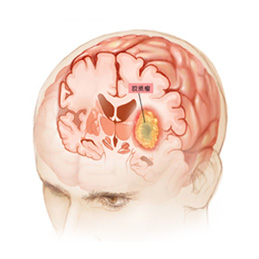
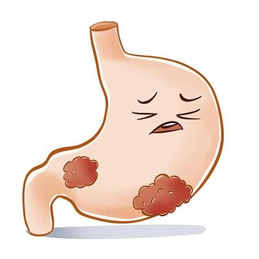
2024 �꣬17 �������½ݣ������������ȳ�����ʹ��ҽ��MRI �����ʾ�ɹ��¶˾�ռλ�����ȷ��Ϊ�߶ȶ��Թ������������˾��ĵ��ǣ��β� CT ����˫��ɢ�ڷֲ� 12 öת������ֱ���� 2.5 ���� —— ����ζ�������ѽ������ڣ���ͳ�����ֶ�Ԥ�

ͻ�ƴ�ͳ����ѧ��Э���ƶ�������
��������ҽԺ�����������ſ��������Ŷ����������ڿơ������չ����ѧ�ƻ�����ǵ����߶�һ����ҩ�ﷴӦ���ѣ���������ʾ VEGFR2 �߱���ſ�����������ר���ŶӾ������á�����˨�� + ����ҩ��Ĵ�����Ϸ�����
��ѡ���Զ������룺ͨ�����ܽ���ҩ��ע��������Ѫ�������ֲ�ҩ��Ũ������ 20 ����ͬʱ˨������Ѫ�ܵ���ȱѪ������
��Ѫ�ܰ������ƣ�ÿ�տڷ��ض������Ŀ�Ѫ�����ɰ���ҩ������������Ѫ���γɣ�
����֧�����ƣ�ͬ��Ӧ�� PD-1 ���Ƽ���������ϵͳ���γɡ��ֲ���� + ȫ����ء���˫�ط��ߡ�
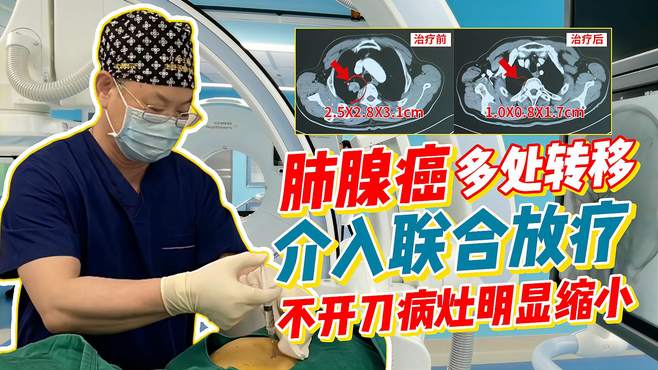
��Ч���ޣ��ĸ���ʵ��Ӱ��ѧ��ȫ����
���Ƶ� 2 ���¸�����ʾ���β�ת���ʼ��������ն������� 4 ���£�CT ɨ��֤ʵ���зν����ȫ��ʧ��ԭ�����������С 83%����һ���Զ��Ԥ�ڣ�Ϊ��֫�������������������б���������ʾ��������֯ 95% ���ϳʻ����ı䣬��Ե���ԡ���������������� 3 ���£�����Ŀǰ�ѻָ������������������־��������ԡ�

ר�ҽ������������Ƶ������������
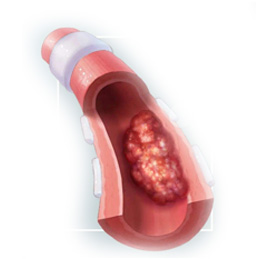
����Ч��ͨ�� DSA ʵʱ������������ҩ��ֱ���ʹ���������ֲ�ҩ��Ũ������ 10-100 ������Ч������ǿ��
����ȫ������ɶ������̣����ͳ�������ˣ��������� 24 Сʱ�����´����
Эͬ���ã��������ƺ����������ı䣬����ǿ����ҩ��������ԣ��γ����Ƶ���ЧӦ��
������֤���������ϰ������Ƶ��ٴ�ͻ��
��������ҽԺ�������ſ����Ŷ��о���ʾ���������ϰ������ƿ�ʹ��������ת������ȫ������������ 37%���ϵ���������� 2.3 ����
�й�����Э������ͳ�Ʊ��������ܽ������ƵĻ��߱�֫�ʴ� 92%��5 �������ʽϴ�ͳ������� 15%��
���ʡ�����������ָ�ϡ�2025 ���״ν��������������ת������һ������ѡ��
ר�����ѣ�����ɸ����淶�����ǹؼ�
�ſ�������ǿ�������������÷��������꣬����֢״�ױ����ӡ������ֳ����Թ�ʹ���ֲ����ͻ����ޣ�������ҹ����ʹ�Ӿ�ʱ��Ӧ��ʱ��ҽ�����������Σ��Ⱥ���ڽ��м�������ø����ȫ�� PET-CT ɸ�顣�������ڻ��ߣ���ѧ��Э���ĸ��廯���Ʒ���������� + ���� + ���ߣ�����Ϊͻ������ƿ������Ҫ�ֶΡ�
����
�½ݵİ���ӡ֤���ִ��������Ƶķ�չ���ƣ��ӡ�һ���С�����ҽ�ƣ��ӵ�һ�ֶε��ۺϸ�Ԥ�����Ž��뼼���ĸ��ºͰ���ҩ��ĵ����������ġ�����֮����������дΪ����֢֮���ⲻ����ҽѧ��ʤ���������������Եļ�֤��
-

-

-

-

-

-

-

-





 4.4����4.5 ����4.3 ����4.3������ �ۺ�ҽԺ ���� | ҽ�� 0����ҽ�ƴ�ѧ��һ����ҽԺ����Ժ��
4.4����4.5 ����4.3 ����4.3������ �ۺ�ҽԺ ���� | ҽ�� 0����ҽ�ƴ�ѧ��һ����ҽԺ����Ժ�� -

-

-

-

-

-

-

-

-

-

-

-

-
��������ڡ�����ҽʦ��˶ʿ�о�����ʦ��ҵ40�� | ���ϴ�ѧ�������ڻ���ҽԺ




 4.9����4.9 ����4.9 ����4.9ҽ���ó�:�ó�������������������������
4.9����4.9 ����4.9 ����4.9ҽ���ó�:�ó������������������������� -
���ս����ڡ�����ҽʦ����ʿ����ʦ��ҵ40�� | ��������ҽԺ(�㶫ҩ�ƴ�ѧ���ݸ�������ҽԺ)




 4.9����4.9 ����4.9 ����4.9ҽ���ó�:���������������ľ�����
4.9����4.9 ����4.9 ����4.9ҽ���ó�:���������������ľ����� -
���Ĺ����ڡ�����ҽʦ��ҵ35�� | ���ϴ�ѧ�������ڻ���ҽԺ




 4.8����4.8 ����4.7 ����4.9ҽ���ó�:�������������ۺ���������������
4.8����4.8 ����4.7 ����4.9ҽ���ó�:�������������ۺ��������������� -
���ַ����ڡ�����ҽʦ��ҵ30�� | ��ɽ��ѧ�����ɼ���ҽԺ




 4.8����4.8 ����4.9 ����4.7ҽ���ó�:�����Լ�������ϼ�����������
4.8����4.8 ����4.9 ����4.7ҽ���ó�:�����Լ�������ϼ����������� -
��������/����ҽʦ��ҵ20�� | ��������ҽԺ(�㶫ҩ�ƴ�ѧ���ݸ�������ҽԺ)




 4.8����4.9 ����4.9 ����4.7ҽ���ó�:���ֶ��������ڿ�ϵͳ����
4.8����4.9 ����4.9 ����4.7ҽ���ó�:���ֶ��������ڿ�ϵͳ���� -
��ҵ40�� | ��������ҽԺ(�㶫ҩ�ƴ�ѧ���ݸ�������ҽԺ)




 4.8����4.9 ����4.7 ����4.8ҽ���ó�:����������������
4.8����4.9 ����4.7 ����4.8ҽ���ó�:���������������� -
��������ڡ�����ҽʦ��ҵ30�� | ���ϴ�ѧ�������ڻ���ҽԺ




 4.7����4.8 ����4.7 ����4.7ҽ���ó�:�Է�����Ϊ���ĸ��廯�������ۺ�����
4.7����4.8 ����4.7 ����4.7ҽ���ó�:�Է�����Ϊ���ĸ��廯�������ۺ����� -
-
���������ڡ�������ҽʦ��ҵ0�� | ������ҽҩ��ѧ��ɳ��ҽԺ




 4.7����4.8 ����4.7 ����4.7ҽ���ó�:���ֶ��������ķ������ơ����ơ��ڷ�
4.7����4.8 ����4.7 ����4.7ҽ���ó�:���ֶ��������ķ������ơ����ơ��ڷ� -
��������ڡ�����ҽʦ���о�����ʦ��ҵ0�� | ������ҽҩ��ѧ��ɳ��ҽԺ




 4.7����4.7 ����4.7 ����4.7ҽ���ó�:�ó�ͷ�������ز�����ǻ���������ľ�ȷ��������
4.7����4.7 ����4.7 ����4.7ҽ���ó�:�ó�ͷ�������ز�����ǻ���������ľ�ȷ�������� -
������ڡ�����ҽʦ��ҵ40�� | ���ϴ�ѧ�������ڻ���ҽԺ




 4.7����4.8 ����4.7 ����4.7ҽ���ó�:�ó���������֯������֫����
4.7����4.8 ����4.7 ����4.7ҽ���ó�:�ó���������֯������֫���� -
��־������ҽʦ ������ҵ30�� | ������ҽҩ��ѧ��ɳ��ҽԺ




 4.6����4.5 ����4.7 ����4.6ҽ���ó�:���������Ƽ����嶨������������
4.6����4.5 ����4.7 ����4.6ҽ���ó�:���������Ƽ����嶨������������ -
�˾����ڡ�����ҽʦ��ҵ0�� | ��������ҽԺ




 4.6����4.6 ����4.6 ����4.6ҽ���ó�:��������֢��֧�����Ƽ�����֢״���Ʒ���
4.6����4.6 ����4.6 ����4.6ҽ���ó�:��������֢��֧�����Ƽ�����֢״���Ʒ��� -
�콨��������ҽʦ��ҵ20�� | ���ϴ�ѧ�������ڻ���ҽԺ




 4.6����4.6 ����4.6 ����4.6ҽ���ó�:�����ڿƳ����������������,�ó�����
4.6����4.6 ����4.6 ����4.6ҽ���ó�:�����ڿƳ����������������,�ó����� -
�ű�������ҽʦ��ҵ30�� | ���ϴ�ѧ�������ڻ���ҽԺ




 4.6����4.6 ����4.6 ����4.6ҽ���ó�:�����ڶ�������������Ѫ�ܽ���������
4.6����4.6 ����4.6 ����4.6ҽ���ó�:�����ڶ�������������Ѫ�ܽ��������� -
����Ԩ���ڡ�����ҽʦ����ʿ����ʦ��ҵ0�� | ��ɽ��ѧ��������ҽԺ




 4.6����4.6 ����4.6 ����4.6ҽ���ó�:�Զ���������ת�����Ŷ��ص����ƾ��顣
4.6����4.6 ����4.6 ����4.6ҽ���ó�:�Զ���������ת�����Ŷ��ص����ƾ��顣 -
���������ڡ�����ҽʦ��ҵ0�� | ������ҽҩ��ѧ��ɳ��ҽԺ




 4.6����4.6 ����4.6 ����4.6ҽ���ó�:��������������Ѳ���������
4.6����4.6 ����4.6 ����4.6ҽ���ó�:��������������Ѳ��������� -
-
-
-
�Խ�������������Ƥ����ϸ������Ԫϸ���쳣��ֳ���γɵ�������Ҳ����Ϊ����Ƥ��֯���������������ԭ���Զ���������Լռ��������40����50����
-
�ܰͰ���Դ���ܰ�ϵͳ�Ķ����������������ܰͽᡢƢ������٣���Ϊ������ܰ����ͷǻ�����ܰ�������֢״������ʹ���ܰͽ��״��ȡ����������ؼ����
-
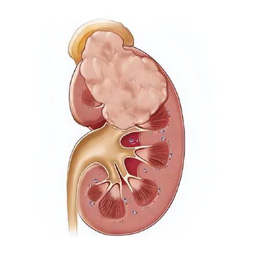
������Դ������Ķ�����������������������Ⱥ������������֢״�����ڿ��ܱ���ΪѪ����ʹ���顣���ڷ��ֶԸ���Ԥ��������Ҫ����������������������
-
�ΰ��dz���������ϵͳ����������������ײ�����Ⱦ���������Ƶ��йء�����֢״�����ԣ����ڿɳ��ָ�ʹ������ȡ����ư����������������ƺͰ������ƣ����ڷ���
-
θ��������ϵͳ�����Ķ�������������ʳϰ�ߡ������ݸ˾���Ⱦ��������ء�����֢״���䣬���ڿɳ��ָ�ʹ��ʳ�����˵ȡ����Ʒ�ʽ�������������ƺͰ������ƣ��������
-
�ʺ����Ƿ������ʲ�������Ķ����������������̡����ƵȲ���ϰ���йء�����֢״��������˻�ơ��ʺ����ʵȡ����Ʒ����������������ƺͻ���
-
��ǻ���Ƿ����ڿ�ǻ�ڵĶ����������������̡����ơ������Ƶ�ϰ����ء�����֢״������ǻ����������ʹ�ȡ����Ʒ�ʽ�������������ƺͻ��ƣ����ڷ�������������Ԥ��
-
���ܰ��Ƿ����������ڱڵĶ�����������Ҫ�����̺ͻ�����Ⱦ�йء�����֢״�������ԡ���Ϣ����ʹ��Ѫ̵�����Ʒ������������г������ƺͻ��ƣ�������϶������������������Ҫ
-
ֱ�����Ƿ�����ֱ���Ķ�������������֢״������Ѫ����ʹ���ű�ϰ�߸ı䡣�������ذ�����ʳ���������ֺͼ���ʷ�����Ʒ����������������ƺͻ��ƣ����ڷ������������������
-
���ٰ�����Ϊ������֮��������������֢״���䡢ȷ��ʱ��Ϊ���ڡ������Ѷȴ�����������������ʽϵͣ������ڷ��ֺ��ۺ���������������Ԥ���˽����ٰ��ĸ�Σ���ء�֢״�Լ�����ѡ����߷�����ʶ����������������Ҫ��
-
ʳ������һ�ֳ��������������������������40��������Ⱥ���䷢���벻����ʳϰ�ߡ��������ơ�������֢������������ء�����֢״���䣬������Ϊ�������ѻ�����С�ͨ������ɸ��Ϳ�ѧ���ƣ����ߵ�Ԥ����������ơ���ע�������ʽ�Ͷ�����죬��Ԥ���ͷ���ʳ�����Ĺؼ���
-
���Ұ���һ����Ժ������߶ȶ��Ե�����ϵͳ��������������������Ⱥ��Ů�Է����ʽϸߡ��䷢�������Ե����ס�����ʯ����������ʳ������������ء����ڵ��Ұ�֢״�����ԣ���������Ϊ������ʯ��ͨ��������졢������Ϻ淶���ƣ�����������ߵ������ʺ�����������
-
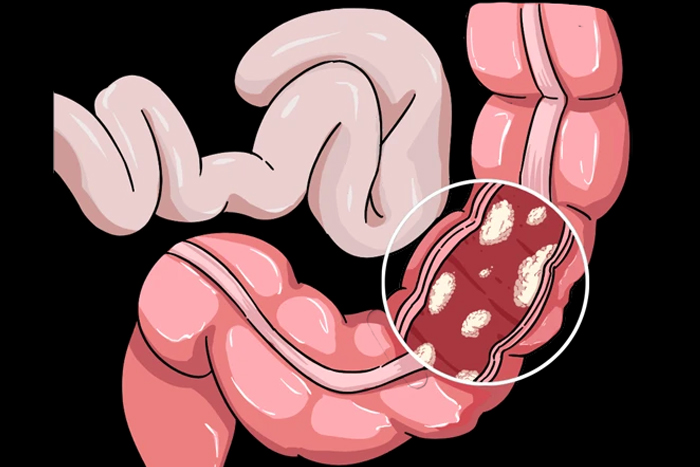
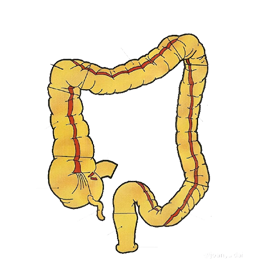
�᳦���dz�������������������֮һ��������������ˡ��䷢�����֬������ά��ʳ�������Ŵ�ʷ�����Գ�������������ء����ڿ���������֢״�������Ϊ��ʹ����Ѫ���ű�ϰ�߸ı�ȡ�ͨ��������ʳ�������˶��Ͷ���ɸ�飬������ЧԤ�������ڷ��᳦ֽ�����������Ч���������ʡ�
-
��������Ů�Գ����Ķ�������֮һ�����ɳ�����Ⱦ��Σ������ͷ��������HPV������������������֢״�����ܱ���Ϊ�쳣������Ѫ����������ࡣ���ڽ��й���ɸ�飨��TCT��HPV��⣩�����ڷ��ֵĹؼ���ͨ������HPV����ͽ������ʽ������ЧԤ����������������Ϻ淶���ƿ���������Ԥ��
-
���ٰ���Ů������Ķ�������֮һ�����ڿ�����ʹ������鷿��״�ı䡣�������ư������������ơ����Ƽ��ڷ������ƣ�����������������������
-
ǰ���ٰ��Ƿ���������ǰ���ٵij���������������������������ԡ�������ͨ��������֢״�����ڿ��������������ѡ���Ѫ��ʹ��,���ڷ��ֺ���������������Ԥ��...
-
�ѳ�����Ů����ֳϵͳ�������в�Ķ�������֮һ������Ϊ����Ĭ��ɱ�֡���������֢״���䣬�������ڲű����֡��䷢�����Ŵ����ء�����ʷ������ˮƽ����ء�����֢״�������͡���ʹ������ԭ�����ر仯�ȡ���������ע�����쳣�źţ����������ڷ��֡��淶����������ѳ������������ʵĹؼ���
-
���װ�������ϵͳ�����Ķ�������֮һ������������������������Ů�ԣ�������ϵͳ��������Ϊ������һ�֡����װ������ڷ��ֺ����ƶԻ��ߵ�Ԥ��������Ҫ��
-
��ǿ�ǻ��沿�����Ķ������������Է����ʸ���Ů�ԣ�98%����Ϊ��״ϸ��������������ǰ2/3��λ���ٰ����ټ��������������������ʱҲ������ܰ���Ƥ����δ�ֻ�����
-
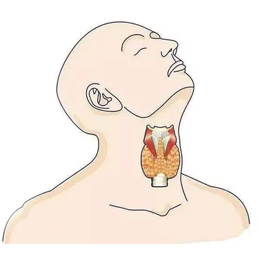
��״�ٰ�������ļ�״�ٶ���������ռȫ������������Լ1%������Գ̶��������Ͷ��졣Ů�Է����ʽϸߣ�֢״��Ҫ����Ϊ��״������ڡ�